糖尿病チーム
第1回 糖尿病の検査 HbA1cってなに?
こんにちは。東名厚木病院検査科です。
糖尿病の診断から治療には様々な検査があります。そこで数回に分けて検査の話をしていこうと思います。
第1回はHbA1c(ヘモグロビンエーワンシー)ってなに?です。
- Q1 HbA1cってどんな検査?
- A 血液検査でわかる検査項目で血糖値コントロールのための検査です。
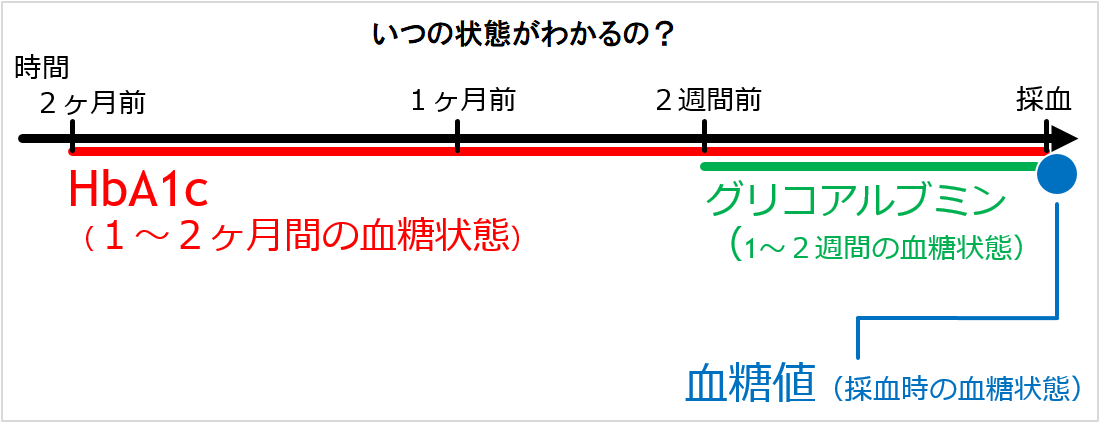
- 血糖値は採血時の血糖状態を示すものですが、HbA1cは1~2ヶ月間の平均した血糖状態を示します。
- その他に1~2週間の血糖状態を示すグリコアルブミンという検査もあります。

- Q2 HbA1cの値はどれくらいがいいの?
- A 合併症予防のために必要なコントロール目標は7.0%未満です。ただ薬物療法により起こりうる低血糖は、死亡率上昇、認知機能悪化等の有害事象と関連しており避けなければなりません。そのため、患者さん個々の様々な背景を考慮して、医師がコントロール目標の緩和(高めの管理とすること)を提案する場合があります。


- Q3 なんで血糖値が髙いとHbA1cがあがるの?
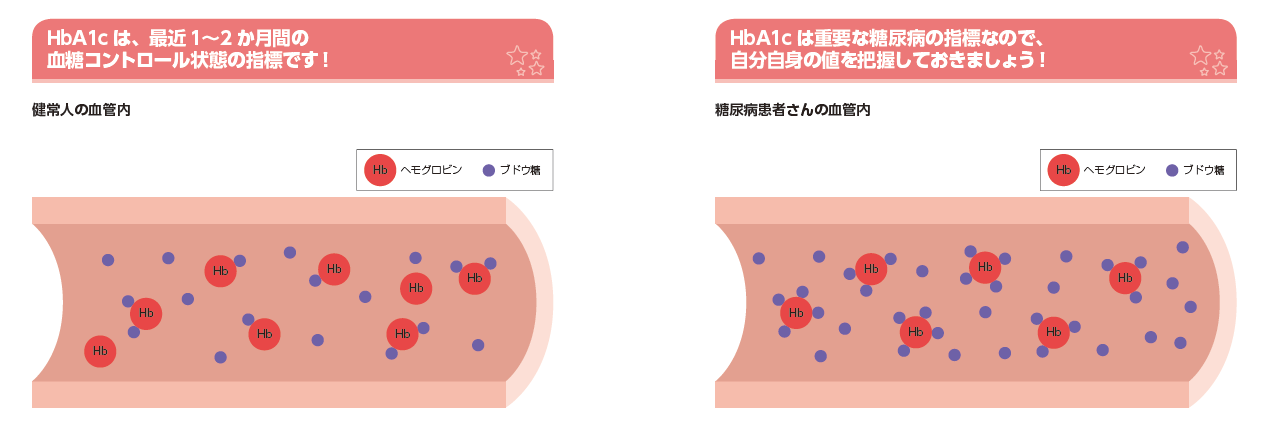
- A HbA1cとはヘモグロビンに血液中のグルコースが結合したものです。
- 血糖値が高い状態が続いているとこの割合が多くなるためHbA1cの検査値である%(パーセント)が増加していきます。

臨床検査科 青柳 雄城
参考文献 糖尿病治療ガイド2020-2021、東大検査科糖尿病教室、魔法の糖尿病患者説明シート
11月14日は世界糖尿病デー

11月14日の世界糖尿病デーにあわせて、外来に通院されている糖尿病患者様にむけて、様々な部署から直筆のメッセージを集め、掲示いたしました(12月末まで掲示予定)。新型コロナウイルスに負けず、患者様に元気で頑張っていただきたい、また元気な姿をみせていただきたい、そんな思いで作成いたしました。また、患者様向けに糖尿病に関するパンフレットも多数ご用意しました。もし、疑問点などありましたら、遠慮なく診察のときにスタッフにお尋ねください。

また、今年は新型コロナウイルスの影響で、当院で毎年開催されている糖尿病他職種連携チームによる糖尿病教室はやむなく中止となりました。来年は開催できることを心より願っております。
クリニックの糖尿病外来は、現在、通常通りに診療が行われております。糖尿病治療目標は、良好なコントロールを維持し、合併症の発症を予防し、進展を抑制して健常人と変わらぬ社会活動を可能にすることです。糖尿病に関する医療も発展し、治療に関する考え方も日々更新されております。メッセージボードにもあるように、皆様の療養には多くのメディカルスタッフが支援させていただいております。どうか皆様がこの新型コロナウイルスに負けず、無事に生活・通院できることを職員一同、心から願っております。
DMチーム関係者一同
世界糖尿病週間に合わせた糖尿病教室の見合わせと糖尿病チームのその後・・・
新型コロナウィルス感染拡大に鑑み、例年11月、世界糖尿病週間に合わせて開催していた糖尿病教室を、今年度は見合わせることとなりました。
今年度ほとんどの対外的活動がとりやめとなったため、当院糖尿病チームでは気持ちを切り替え、院内スタッフ勉強会を毎月開催し、糖尿病患者さんのよりよい診療・療養に役立てようと取り組んでおります。
8月20日には、 糖尿病代謝内科 堀賢一郎医師による、糖尿病の治療・合併症の治療・療養指導についての勉強会を行いました。医師・看護師・管理栄養士・薬剤師・臨床検査技師・理学療法士・事務職員が集まり、治療法や検査値の管理など基本的な部分を確認し意見交換を行いました。
なお、野口医師によるとうめい厚木クリニックの定期糖尿病教室、東名厚木病院入院患者さん向けの糖尿病教室は、感染対策を徹底しながら継続しております。
野口医師による糖尿病教室関連 https://www.tomei.or.jp/hospital/blog/3949/ ※2020年10月14日は中止です
入院患者さん向け糖尿病教室関連 https://www.tomei.or.jp/hospital/blog/4017/

新型コロナウイルス感染症(COVID-19)と糖尿病
新型コロナウイルスの感染が世界中で広がっています。新型ウイルスに感染した人の80%以上は軽症で、すでに治癒した人も多く、感染した人の98%は生存しています。無症状のケースも少なくありません。しかし、20%で呼吸困難が生じる重症や呼吸不全に至った例が報告されています。
高齢者や持病として高血圧、糖尿病、心血管疾患、慢性呼吸器疾患などがある方では、新型コロナウイルス感染症の重症化のリスクが高まるとされています。
血糖値が高い状態では、ウイルスや細菌などに対する抵抗力が落ちるため、感染症にかかると悪化しやすくなります。
感染の予防に努め、良好な血糖コントロールを維持することがとても大切です。
感染症対策
・ 石鹸による手洗い、手指消毒用アルコールによる消毒を行う。
・ マスクをつける。咳やくしゃみをするときに口をティッシュで覆うなどして撒き散らさないようにする。
3密(3つの密)を避ける!
3密(3つの密)とは、密閉、密集、密接のことです。
コロナウイルスの集団感染を防ぐため、この3つを控えることが求められます。
密閉
・窓がなかったり、換気が十分できない場所のことです。
密集
・ 人がたくさん集まったり、少人数でも近い距離で集まることです。
混雑した場所、集会や会合などがこれにあたります。
密接
・ コロナウイルスの感染経路の一つである飛沫感染(くしゃみや咳によるしぶきによる感染)を防ぐため、厚生労働省では、保つべき距離として相手との距離を2m程(最低でも1m)取ることを推奨しています。
体調が悪く食事や栄養が十分摂れない時(シックデイ)の対応
・食欲がなくても水分と炭水化物を摂るように努めて下さい。
・水分は1日1000〜1500 ml、炭水化物は1日100〜150 g摂取しましょう。
・糖尿病の薬には、食事量の変化により減量や中止が必要なものがあります。インスリン注射量や糖尿病のくすりの服薬量が判断できないときは、病院に連絡下さい。
糖尿病を悪化させないために
間食
 自宅で仕事をしたり、1日の多くを自宅で過ごすことが増え、間食が摂りやすくなっているかたも多いのではないでしょうか? 間食やだらだら食べて過ごすことは避けましょう。
自宅で仕事をしたり、1日の多くを自宅で過ごすことが増え、間食が摂りやすくなっているかたも多いのではないでしょうか? 間食やだらだら食べて過ごすことは避けましょう。
運動不足
外出の自粛のため、運動不足となっているかたもいるではないでしょうか?
・自宅で体操や筋力トレーニングを行うことができます。
・ 屋外の運動は、少人数で、すいた時間に、すいた場所で行いましょう。

 糖尿病の定期受診はどうする?
糖尿病の定期受診はどうする?
糖尿病は継続して、検査と治療を受けることが重要な病気です。
糖尿病の診療の予約をとっている糖尿病患者さんは、通常通り受診しましょう。
受診する際も感染症予防を徹底することが重要です。
咳が出る人はマスクの着用を忘れないようにしましょう。
糖尿病・代謝内科 堀 賢一郎
医療・介護職向けの糖尿病研修会を開催しました! その2
2月13日開催の厚木食支援ネットワーク研修会において、第2回糖尿病講座を行いました。
第2回は下記の内容についてお話ししました。
①薬剤師より~高齢者糖尿病の特徴や血糖コントロール目標など(第1回の復習)
②管理栄養士より~低栄養・高血糖・サルコペニアを防止する高齢者に適した食事とは
適切なエネルギー量、栄養バランス、食事の回数、食べ方、アルコール、間食・嗜好品、塩分制限に関して
③理学療法士より~低栄養・高血糖・サルコペニアを防止する高齢者に適した運動とは
サルコペニアとは、サルコペニアや高血糖に対する運動の方法・効果、運動による低血糖を防止する方法、合併症に関する注意点
今回も多くの方にご参加いただくことができました。
アンケートでは、印象に残ったこととして、
・嗜好品を一律に禁止するのではなくQOLも重視しロカボ商品を考慮しても良いこと
・栄養バランスや、食べる順番等、小さな工夫で血糖値が改善すること
・膝や腰の痛みがあっても取り入れられる筋力トレーニングがあること
・まとまった時間がとれなくてもこまめに動くことで血糖変動が改善すること
・運動による低血糖を回避するため、事前に糖尿病薬の調整を考慮すべきこと
などが挙げられ、今後の療養支援に活かしたいとの反響がありました。
質疑応答では、進行した合併症があるなどして食事面でセルフケア行動がとれず、難渋している事例の相談もあり、実際の支援の難しさを共有しました。
◆次回延期のお知らせ
第3回(最終回)は、事例紹介を通じ、高齢者糖尿病の地域支援について意見交換ができるよう準備を進めております。
開催は3月12日を予定しておりましたが、新型コロナウイルス感染拡大に鑑み、4月9日ないしそれ以降への延期を検討しております。
日程が固まり次第、下記のHPにてお知らせしますので、今しばらくお待ちいただけますようお願いいたします。
日程のご確認・お申込みはこちら➡http://www.taberukenri.com/training.htm

東名厚木病院 リハビリテーション科 四宮 明宏
医療・介護職向けの糖尿病研修会を開催しました! その1
 この度、厚木医療福祉連絡会・摂食嚥下部会が定期開催するあつぎ食支援ネットワーク研修会において、当チームが、糖尿病講座を3回にわたり担当することになりました。
この度、厚木医療福祉連絡会・摂食嚥下部会が定期開催するあつぎ食支援ネットワーク研修会において、当チームが、糖尿病講座を3回にわたり担当することになりました。
高齢糖尿病患者さんが年々増加し、適切な糖尿病療養が困難となることで、治療に伴う低血糖、高血糖、サルコペニアといった危険が増しております。
こうした背景を受けて、医療や介護に関わる多職種が、安全かつ効果的な療養を支援するために、高齢者糖尿病についての知識を深め(第1-2回)、多職種による円滑な連携を検討する(第3回)、下記のようなプログラムといたしました。
- ********************************************************************
●テーマ:「明日から使える基礎知識 高齢者と糖尿病~未然に危険を防ぐ~」
●場所:アミューあつぎ市民交流プラザ 会議室
●日程と内容:
第1回(1月9日) 高齢者糖尿病について知ろう・前半 - 司会:あつぎ食支援ネットワーク代表 江頭 文江氏
(1)地域で高齢者糖尿病患者さんを支えるには 医師 佐々木 奈都江
(2)入院に繋がる高血糖・重症低血糖を避けるには 薬剤師 清野 晃弘
第2回(2月13日) 高齢者糖尿病について知ろう・後半 - 司会:薬剤師 春原 悠希
(3)低血糖・高血糖・サルコペニアを防止する高齢者に適した食事とは 管理栄養士 山本 佳奈
(4)低血糖・高血糖・サルコペニアを防止する高齢者に適した運動とは 理学療法士 四宮 明宏
第3回(3月12日) 医療機関とケア担当者間の情報共有について
(1)事例紹介(2)ディスカッション 看護師 上杉 美樹 MSW 岡崎未希 他
******************************************************************** - 1月9日に開催した第1回は、地域の訪問看護師、管理栄養士、薬剤師、理学療法士、ケアマネージャー、介護職の方々に多数ご参加いただきました。
講演後は大変熱心で活発な質疑応答があり、アンケートでは印象に残った点として、
・高齢者は低血糖の典型症状が出にくく低血糖による弊害が大きいこと
・高齢者の血糖コントロールでは、必要に応じて緩やかな目標を考慮すべきこと
・糖尿病薬の種類によって低血糖リスクや注意事項が異なること
・食事と薬剤のバランスが重要であり食事内容変更時は担当医に相談すべきこと
・食事療法では減らしさえすればいいのではなく低栄養やサルコペニアにも留意すべきこと
などが挙げられました。
第2回も有意義な内容にすべく準備を進めておりますので、奮ってご参加くださいますようお願いいたします。
参加のお申し込みはこちらから: http://www.taberukenri.com/training.htm
東名厚木病院 糖尿病・代謝内科 佐々木 奈都江
糖尿病教室を開催しました
11月16日、東名厚木病院にて2019年度の糖尿病教室が開催されました。今年で4度目を迎えた糖尿病教室は、地域の方々に糖尿病の知識を深めてもらおうという目的で、11月14日の「世界糖尿病デー」に合わせて開催しています。
14日の朝刊は、世界糖尿病デーのイメージカラーである青で埋め尽くされ、糖尿病に対する人々の関心が年々高まっているように感じます。
今年度の糖尿病教室は「糖尿病とともに健康に生きる」をテーマとし、運動、予防、治療、食事の4つの柱をもとにプログラムを企画しました。


まず「運動」では、リハビリテーション科のスタッフによる「毎日続けられる健康体操」を実施。実際に家でもできる簡単な体操の紹介や、実際に音楽を流して体をうごかすことで、参加された方に楽しんでいただくことができました。
「予防」「治療」では、糖尿病治療に向き合っている患者様のお話や、診療にあたる医師による最新情報に、皆様真剣に耳を傾けていました。
「食事」は、この会のもっとも大きなプログラムでした。コンビニで簡単に調達できる食材を使用し、糖尿病予防・治療に適した献立を当院管理栄養士が考案しました。実際に調理を行った動画を上映することで、調理の様子をより分かりやすく伝えることができたように思います。帰ってすぐに作れるようにとお配りしたレシピは、たいへん御好評をいただきました。
開催前からたくさんのお問い合わせをいただき、当日も多くの方にお集まりいただくことができました。当院にご通院されている患者様からは、この会が糖尿病の知識を深めるきっかけになったというお声をいただき、たいへん嬉しく思います。今年度参加できなかった方も、このブログを読んで糖尿病に関する治療や予防に少しでも興味を持っていただけたら幸いです。
来年もたくさんの方にお会いできることを楽しみにしています。
総務課 溝本 佑介
薬物療法 第1回(インスリンってなんだろう)

- こんにちは、東名厚木病院薬剤科スタッフです。
- 今回から糖尿病薬のあんな事こんな事を数回に分けてお話ししていきたいと思います。
- さて糖尿病の薬物療法と聞いて皆様はどのようなイメージをお持ちでしょうか。
- インスリン治療という言葉をお聞きになったことがあるのではないでしょうか?
- 第1回目はインスリンについてお話ししたいと思います。
インスリンってなに?
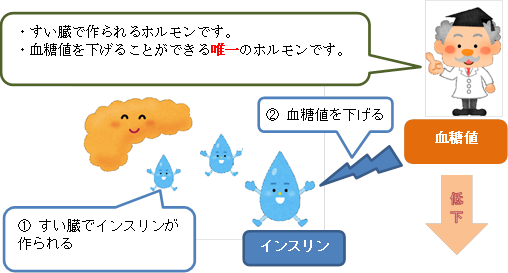
インスリンは血糖値を下げる唯一のホルモンです。すい臓で作られています。インスリンの分泌がなくなる1型糖尿病の患者さんには、必ず治療にインスリン注射が用いられます。2型糖尿病患者さんでも、食生活の生活の乱れなどにより高血糖が持続すると、すい臓が疲れてしまいインスリンの分泌が低下することがあります。その際は外からインスリンを補うインスリン治療が必要になります。
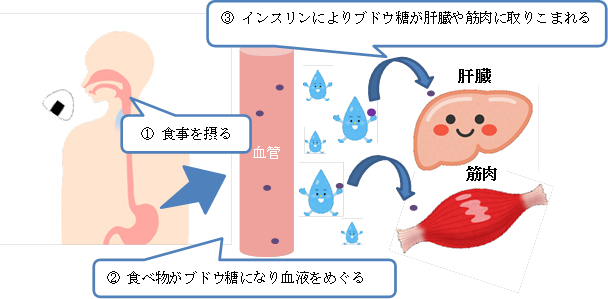
インスリンの働きとは

●:ブドウ糖
インスリンは上記の様にして体内の血糖値をコントロールしています。
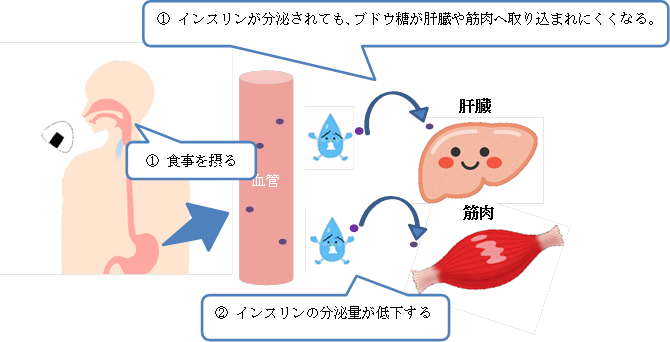
- ただ糖尿病の方では次のようなことが起きます。
- ① インスリンが分泌されても、ブドウ糖が肝臓や筋肉へ取り込まれにくくなる。
- ② インスリンの分泌量が低下する。
- 糖尿病の場合
インスリンの分泌パターン
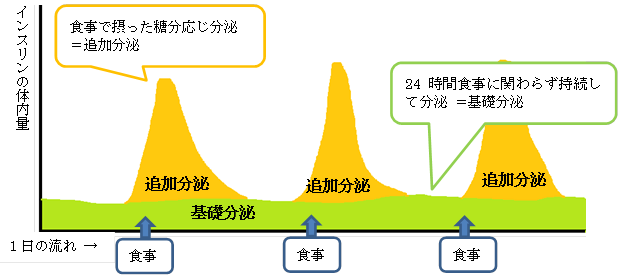
インスリン注射による治療は、基礎・追加分泌のどちらが足りないかによって、作用時間の異なるインスリン注射製剤を組み合わせて使用します。
追加分泌が足りない…超速効型、速効型インスリン

![]()
ノボラピッド注フレックスタッチ アピドラ注ソロスター
基礎分泌が足りない…持効溶解型インスリン
![]()
インスリングラルギン注BSミリオペン トレシーバ注フレックスタッチ
インスリン治療は、本来体から出ているインスリンを外から補う治療のため、生理的に自然な治療法です。インスリンは毎日自分(またはご家族)で注射を行わなくてはならないので初めに勧められたときは抵抗を感じると思います。また、患者さんから「インスリンを打つようになったら終わりだ」といった悲観的な言葉が聞かれることがあります。しかし、食事・運動・内服薬でコントロールが困難な場合には早期にインスリンを用いて血糖コントロールを行った方が、合併症を起こさず死亡リスクを減らすことが分かっています。合併症を起こしてから後悔しないためにも主治医や療養指導スタッフと相談してよりよい選択をしていただきたいと思います。
- インスリン小話
- 1921年夏、トロント大学(カナダ)にて若い外科医フレデリック・バンティング、学生チャールズ・ベストにより抽出され、糖尿病のビーグル犬マージョリーに使用しました。
- 一般的な糖尿病のビーグル犬は1,2週間で死んでしまうのにマージョリーは70日間生き続けることができました。
- 1922年冬、トロント総合病院にて少年レナード・トンプソンがインスリン治療を受けた最初の患者となり、彼の生命は奇跡的に助かりました。
- 現在、インスリンは品質が高く、安全で使いやすい製品がたくさん発売されており、多くの糖尿病患者さんの生命を救っています。
- インスリンを発見したフレデリック・バンティング博士の誕生日である11月17日は世界糖尿病デーとなっています。
 参考書籍
参考書籍- 1)マイケル・ブリス(堀田饒訳): インスリンの発見. 朝日新聞社, 1993.
東名厚木病院 薬剤科 清野 晃弘
市民講座 第4回 糖尿病教室 開催のお知らせ
糖尿病は高血糖状態が続くと様々な合併症を引き起こし生活の質を損なってしまう病気です。一方で治療は確立しており、診断早期から生活習慣を見直し、治療を開始して、血糖・血圧・脂質・体重等うまく管理すれば、合併症を起こさず健康を維持することが可能です。
 当院糖尿病チームは例年11月、地域の皆様向けに、糖尿病について知り、健康に役立てていただくためのイベントを開催しています。今年は『糖尿病とともに健康に生きる』をテーマに、楽しみながら学んでいただけるよう企画しました。参加費無料、ご予約不要です。皆様のご参加をお待ちしております。
当院糖尿病チームは例年11月、地域の皆様向けに、糖尿病について知り、健康に役立てていただくためのイベントを開催しています。今年は『糖尿病とともに健康に生きる』をテーマに、楽しみながら学んでいただけるよう企画しました。参加費無料、ご予約不要です。皆様のご参加をお待ちしております。
ポスター拡大版はこちら(PDF)
東名厚木病院・とうめい厚木クリニック 糖尿病チーム一同
栄養指導のご紹介
今回は栄養科より、当院の栄養指導についてご紹介いたします。
皆さんは、食事療法や栄養指導についてどのようなイメージをお持ちでしょうか?
「あれもダメ、これもダメ、食べるものがほとんどない!」「どうせ叱られるんでしょ?」と感じておられる方がいらっしゃるかもしれません。でも、基本的に、糖尿病だからといって食べていけないものはありません。逆に、血糖値を下げようとして極端に食事量を減らすなど、必要な栄養を摂らずにいれば、血糖値は下がるかもしれませんが、体力が低下し、不健康となって本末転倒となってしまいます。
- 糖尿病治療の目標は、
- 【食事】必要なだけの食事を「量・バランス・食べ方」に気をつけて摂り、
- 【運動】適度に体を動かし、
- 【薬物】病状に応じてお薬のサポートを得ながら、
- 血糖値を良好に保つこと、それによって、合併症の発症・進展を防止することです。
さて、栄養科では、皆さんの食事療法をサポートするため、連日個別栄養指導を行っています。その際、最も重視していることは、「継続できる」「習慣化できる」ことです。糖尿病治療において、食事療法は基本中の基本であり、どんなに多種多様なお薬を使ったとしても、食事療法が疎かでは血糖コントロールは困難です。ですから、無理なく続けられることが重要です。ただ、患者さんにはそれぞれに、長年培った食習慣や嗜好があると思います。例えば「病院食のような献立を自炊しましょう」「間食は今後一切だめです」などと指導しても続くはずもありません。
そこで栄養指導の導入時には、まず個々の食習慣や嗜好を詳しく伺い、どうしたらその方の病状に適した食事に近づけられるかを評価します。その上で、栄養バランスを整えるためのポイント、目安量、外食メニューや中食(お惣菜など)の選び方、間食のとり方について、患者さんに実行できそうなことから提案します。患者さんのご都合次第では、取り組み状況に応じた新たな提案ができるよう、定期的に来ていただくこともあります。
その他、栄養についてより深く学びたい方のために、日本糖尿病学会による「食品交換表」を用いたり、糖質摂取量が治療の鍵となってくるインスリン療法中の方には、食事中の糖質量を把握する「カーボカウント」をご説明するなどしています。
食事に不安や疑問がある方、血糖コントロールを良くしたい方、栄養指導を受けたい場合には、ぜひ主治医にご相談ください。

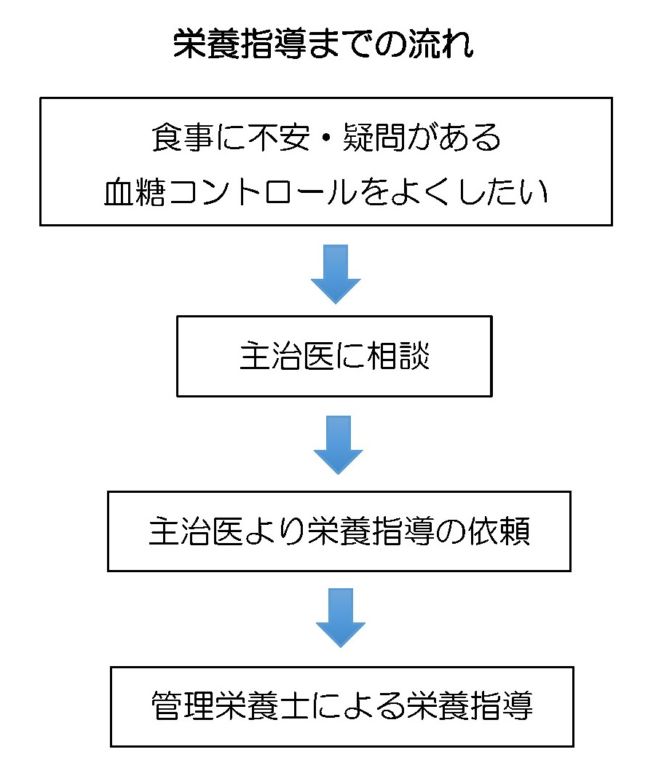
私たちが糖尿病食事療法をサポートいたします!

東名厚木病院 栄養科 管理栄養士 山本 佳奈






